La sicurezza in chirurgia estetica non risiede nel lusso di una clinica o nel sorriso di un medico, ma in un sistema di protocolli rigorosi e verificabili.
- La sterilità degli strumenti non è un atto di fede, ma un processo tracciabile che avete il diritto di controllare visivamente.
- Le autorizzazioni sanitarie non sono tutte uguali: la tipologia deve corrispondere esattamente alla complessità dell’intervento proposto.
Raccomandazione: Smettete di essere semplici pazienti e diventate ispettori esigenti della vostra sicurezza. Questo articolo è il vostro manuale operativo.
La scelta di sottoporsi a un intervento di chirurgia estetica è una decisione significativa, il cui esito dipende da un fattore che trascende l’abilità del singolo professionista: la sicurezza infrastrutturale e procedurale della clinica. Troppo spesso, l’attenzione del paziente viene deviata verso aspetti superficiali come l’arredamento della sala d’attesa o la notorietà mediatica del chirurgo. Si sente parlare genericamente di “igiene” e “personale qualificato”, concetti vaghi che non offrono alcuna garanzia tangibile.
La realtà, da un punto di vista istituzionale, è molto più severa e strutturata. La sicurezza non è una promessa, ma un sistema integrato di protocolli, autorizzazioni e controlli incrociati. La vera differenza tra una struttura d’eccellenza e una mediocre non risiede in ciò che si vede, ma in ciò che è possibile verificare. La mentalità corretta non è quella di fidarsi, ma quella di esigere prove. Il paziente metodico, che antepone la propria incolumità a qualsiasi altra considerazione, deve trasformarsi in un vero e proprio auditor.
Se la chiave non fosse semplicemente “scegliere bene”, ma “verificare tutto”? Questo approccio proattivo cambia radicalmente il rapporto di forza e pone il paziente nella posizione di controllo che gli spetta di diritto. Questo articolo non vi offrirà rassicurazioni, ma strumenti di verifica. Analizzeremo i protocolli di sterilità, le autorizzazioni obbligatorie, la gestione dei processi e le qualifiche professionali, fornendovi una checklist operativa per valutare, con rigore e intransigenza, la struttura a cui state per affidare la vostra salute.
In questo percorso analitico, esamineremo nel dettaglio gli standard che una clinica deve obbligatoriamente garantire. Affronteremo ogni aspetto con un approccio rigoroso, per fornirvi una comprensione chiara e operativa dei parametri di sicurezza essenziali.
Sommario: I pilastri della sicurezza chirurgica da verificare prima dell’intervento
- Perché operarsi in una clinica dedicata è più sicuro di un grande ospedale misto?
- Come essere certi che gli strumenti usati su di voi siano stati sterilizzati correttamente?
- Prendere l’antibiotico prima o dopo l’intervento: cosa dicono le linee guida attuali?
- Day Surgery o Casa di Cura: quale autorizzazione ASL serve per il vostro intervento?
- Dove finisce il grasso aspirato o la pelle rimossa (e perché deve interessarvi)?
- Come valutare la sicurezza della sala operatoria prima di firmare il consenso?
- Perché l’elettrocardiogramma e la coagulazione devono essere recenti e perfetti?
- Come verificare se il vostro chirurgo plastico in Italia è davvero qualificato?
Perché operarsi in una clinica dedicata è più sicuro di un grande ospedale misto?
La scelta tra una clinica specializzata in chirurgia estetica e un grande ospedale generalista non è una questione di preferenza, ma una valutazione strategica del rischio. L’ambiente ospedaliero, per sua natura, gestisce un’ampia varietà di patologie, incluse quelle infettive. Questo aumenta intrinsecamente il rischio di contaminazioni crociate. I dati sono inequivocabili: secondo un’analisi del 2023, il 50,4% dei sinistri per infezioni sono legati al sito chirurgico, un’area di vulnerabilità che deve essere protetta con la massima priorità.
Le cliniche dedicate, al contrario, operano in un ecosistema controllato. I vantaggi strutturali sono evidenti e non negoziabili:
- Flussi protetti: I percorsi di pazienti e personale sono progettati per separare le aree “pulite” (come le sale operatorie) da quelle potenzialmente contaminate, minimizzando il rischio.
- Personale ultra-specializzato: L’équipe chirurgica esegue le stesse procedure con altissima frequenza. Questo non solo affina l’abilità tecnica, ma crea automatismi e una comunicazione non verbale che sono fondamentali nella gestione delle emergenze e nella prevenzione degli errori.
- Protocolli specifici: Tutto, dalla preparazione del paziente alla sanificazione degli ambienti, è ottimizzato per le esigenze della chirurgia estetica, che ha requisiti diversi da altri tipi di chirurgia.
- Modello di business basato sulla reputazione: Per una clinica specializzata, un singolo incidente legato alla sicurezza può avere conseguenze economiche e d’immagine devastanti. Questo spinge a investimenti in sicurezza che vanno ben oltre gli standard minimi di legge.
Scegliere una struttura dedicata significa quindi optare per un ambiente in cui la riduzione del rischio non è un’opzione, ma il fondamento stesso del modello operativo. Non si tratta di lusso, ma di una superiorità sistemica nella prevenzione delle complicanze.
Come essere certi che gli strumenti usati su di voi siano stati sterilizzati correttamente?
La sterilità degli strumenti chirurgici è un dogma assoluto, un pilastro non negoziabile della sicurezza. Tuttavia, per un paziente, questo concetto può apparire astratto e impossibile da verificare. “Fidarsi” non è una procedura di sicurezza. La procedura corretta è “controllare”. Le moderne centrali di sterilizzazione hanno reso questo controllo non solo possibile, ma un diritto del paziente. Il concetto chiave è la tracciabilità.
Ogni singolo set di strumenti, dopo essere stato lavato, disinfettato e imbustato, viene processato in un’autoclave di ultima generazione. Questa macchina non si limita a sterilizzare: registra ogni parametro del ciclo (temperatura, pressione, tempo) in un file digitale. Al termine del processo, viene stampata un’etichetta adesiva che contiene dati cruciali: il numero di lotto del ciclo di sterilizzazione, la data di esecuzione, la data di scadenza della sterilità e, spesso, il codice dell’operatore che ha eseguito la procedura. Questa etichetta viene apposta su ogni singola busta o pacco sterile.
Caso pratico: Il sistema di tracciabilità come prova tangibile
Prima dell’apertura del set chirurgico destinato a voi, avete il diritto di chiedere all’infermiere strumentista di mostrarvi il pacco sterile. L’etichetta di tracciabilità deve essere visibile, integra e riportare una data di scadenza valida. L’etichetta viene poi staccata e incollata sulla vostra cartella clinica. Questo crea un legame documentale indissolubile tra quel preciso ciclo di sterilizzazione e il vostro intervento. Secondo le normative, questa documentazione deve essere conservata obbligatoriamente, garantendo la rintracciabilità completa. Un concetto astratto come la “sterilità” diventa così un controllo visivo e documentale tangibile.
Una clinica seria non solo adotta questo sistema, ma è orgogliosa di mostrarlo come prova della propria disciplina e del proprio rigore. La vostra richiesta di vedere l’etichetta non è un atto di sfiducia, ma la dimostrazione che siete un paziente informato e consapevole. Una qualsiasi esitazione o rifiuto da parte del personale deve essere considerato un segnale d’allarme inaccettabile.
Prendere l’antibiotico prima o dopo l’intervento: cosa dicono le linee guida attuali?
La gestione della profilassi antibiotica è un indicatore preciso del livello di aggiornamento e rigore di un’équipe chirurgica. L’idea comune che “più antibiotici si prendono, più si è protetti” è non solo errata, ma pericolosa, in quanto favorisce lo sviluppo di resistenze batteriche. Le linee guida ministeriali e internazionali sono estremamente chiare e si basano su un principio di efficacia e tempismo, non di quantità.
La distinzione fondamentale è tra profilassi e terapia. La profilassi ha lo scopo di prevenire un’infezione che non esiste ancora; la terapia ha lo scopo di curare un’infezione già in atto. Per la stragrande maggioranza degli interventi di chirurgia estetica, classificati come “puliti” o “puliti-contaminati”, è indicata esclusivamente la profilassi. Come sottolinea il Ministero della Salute, il timing è tutto:
La somministrazione endovenosa dell’antibiotico deve essere calcolata per avere il picco di concentrazione del farmaco nel sangue e nei tessuti esattamente al momento dell’incisione chirurgica.
– Ministero della Salute, Manuale per la sicurezza in sala operatoria – Raccomandazioni e Checklist
Questo significa che l’antibiotico viene somministrato per via endovenosa circa 30-60 minuti prima dell’inizio dell’intervento e, nella maggior parte dei casi, non sono necessarie ulteriori dosi. Una terapia antibiotica prolungata per giorni dopo l’intervento è quasi sempre inappropriata, se non in presenza di specifiche condizioni di rischio del paziente o di infezione accertata. Il confronto chiarisce ogni dubbio.
| Aspetto | Profilassi pre-operatoria | Terapia antibiotica prolungata |
|---|---|---|
| Durata | Singola dose o massimo 24 ore | 5-14 giorni |
| Timing | 30-60 minuti prima dell’incisione | Dopo l’intervento |
| Rischio resistenza | Minimo | Elevato |
| Efficacia preventiva | Massima se ben temporizzata | Limitata per prevenzione |
| Indicazione | Tutti gli interventi puliti-contaminati | Solo infezioni accertate |
Chiedere al chirurgo e all’anestesista quale sia il protocollo antibiotico adottato è una domanda legittima. Una risposta che si allinei alle moderne linee guida sulla profilassi mirata è un forte indicatore di competenza e aderenza alle migliori pratiche cliniche.
Day Surgery o Casa di Cura: quale autorizzazione ASL serve per il vostro intervento?
L’autorizzazione sanitaria rilasciata dall’Azienda Sanitaria Locale (ASL) non è un semplice pezzo di carta, ma il documento che definisce legalmente cosa una struttura può e non può fare. Ignorare questo aspetto significa esporsi a rischi inaccettabili. Il 32,39% degli eventi avversi avviene in sala operatoria, un dato che impone la massima severità nella scelta di una struttura adeguatamente attrezzata e autorizzata per la complessità dell’intervento che affronterete.
Le autorizzazioni sono stratificate in base al livello di invasività della procedura e, soprattutto, al tipo di anestesia richiesta:
- Ambulatorio Chirurgico: Autorizzato per procedure in anestesia locale. Non prevede il pernottamento e le dotazioni di monitoraggio e rianimazione sono limitate. Interventi come la rimozione di piccoli nei o filler possono essere eseguiti qui.
- Day Surgery (o Chirurgia Ambulatoriale Complessa): Autorizzato per interventi in anestesia locale con sedazione o sedazione profonda. Il paziente viene dimesso in giornata dopo un adeguato periodo di osservazione. Richiede standard strutturali e di personale più elevati rispetto a un semplice ambulatorio.
- Casa di Cura (o Struttura con Degenza): È l’unica struttura autorizzata a eseguire interventi in anestesia generale. Deve obbligatoriamente prevedere la possibilità di pernottamento, la presenza di un’area di risveglio (Recovery Room) e, per gli interventi maggiori, la disponibilità di un’area di rianimazione e la reperibilità H24 di un medico anestesista.
Eseguire un intervento in una struttura con un’autorizzazione inferiore a quella richiesta dalla procedura è illegale e pericolosissimo. Un paziente non può e non deve valutare da solo la correttezza dell’inquadramento. Deve, però, verificare attivamente che l’autorizzazione esista e sia coerente con quanto proposto.
Piano d’azione: la vostra checklist per la verifica delle autorizzazioni
- Richiesta formale: Chiedete esplicitamente di visionare l’autorizzazione sanitaria della struttura prima di firmare qualsiasi consenso. È un vostro diritto.
- Controllo di coerenza: Verificate che il tipo di autorizzazione (ambulatorio, day surgery, casa di cura) sia compatibile con l’anestesia pianificata per il vostro intervento.
- Verifica online: Controllate la validità dell’autorizzazione sui registri delle strutture sanitarie autorizzate, spesso disponibili sui siti web delle Regioni o delle ASL competenti.
- Presenza Rianimazione: Se l’intervento è complesso (es. addominoplastica, mastoplastica additiva con protesi grandi), accertatevi che la struttura disponga di un’area di rianimazione o di una convenzione operativa immediata con un ospedale vicino.
- Reperibilità H24: Per interventi che richiedono degenza, verificate che sia garantita la reperibilità continua del personale medico e infermieristico.
Dove finisce il grasso aspirato o la pelle rimossa (e perché deve interessarvi)?
La gestione dei rifiuti sanitari è uno degli aspetti meno considerati dal paziente, eppure è un indicatore straordinariamente fedele del livello di disciplina, rigore e qualità di una clinica. La domanda su dove finiscano i tessuti rimossi durante un intervento (grasso da una liposuzione, pelle da un’addominoplastica) non è una curiosità macabra, ma una questione di sicurezza e diagnostica.
Tutto ciò che viene rimosso dal corpo umano è classificato come rifiuto sanitario speciale a rischio infettivo. La legge impone un processo di smaltimento estremamente rigoroso, che una struttura d’eccellenza segue con meticolosità. Una gestione superficiale di questo aspetto è spesso il sintomo di una disciplina carente anche in altri ambiti, come la sterilizzazione degli strumenti o la sanificazione degli ambienti.
Il protocollo corretto prevede passaggi non negoziabili:
- Raccolta in contenitori specifici: I tessuti e i materiali contaminati devono essere immediatamente inseriti in appositi contenitori rigidi, a tenuta, che vengono sigillati.
- Etichettatura e tracciabilità: Ogni contenitore deve essere etichettato con un codice che identifica la struttura, il reparto e la data di produzione del rifiuto.
- Stoccaggio in area dedicata: I contenitori sigillati vengono conservati temporaneamente in un locale designato, separato dalle altre aree della clinica, con accesso limitato al solo personale autorizzato.
- Ritiro da operatori autorizzati: Lo smaltimento finale è affidato a ditte specializzate, iscritte all’Albo Nazionale Gestori Ambientali, che trasportano i rifiuti a impianti di incenerimento o trattamento specifici.
Inoltre, c’è un aspetto diagnostico fondamentale che non deve essere trascurato. In molti casi, il tessuto rimosso non dovrebbe essere immediatamente smaltito, ma inviato a un laboratorio per un esame istologico. Una lesione cutanea rimossa per motivi estetici potrebbe nascondere un melanoma. Il tessuto di una mammella ridotta potrebbe contenere una neoplasia occulta. Una clinica scrupolosa discuterà sempre con il paziente l’opportunità di un esame istologico, che rappresenta un presidio di prevenzione fondamentale. Rinunciare a questa possibilità per risparmiare sui costi è una pratica inaccettabile.
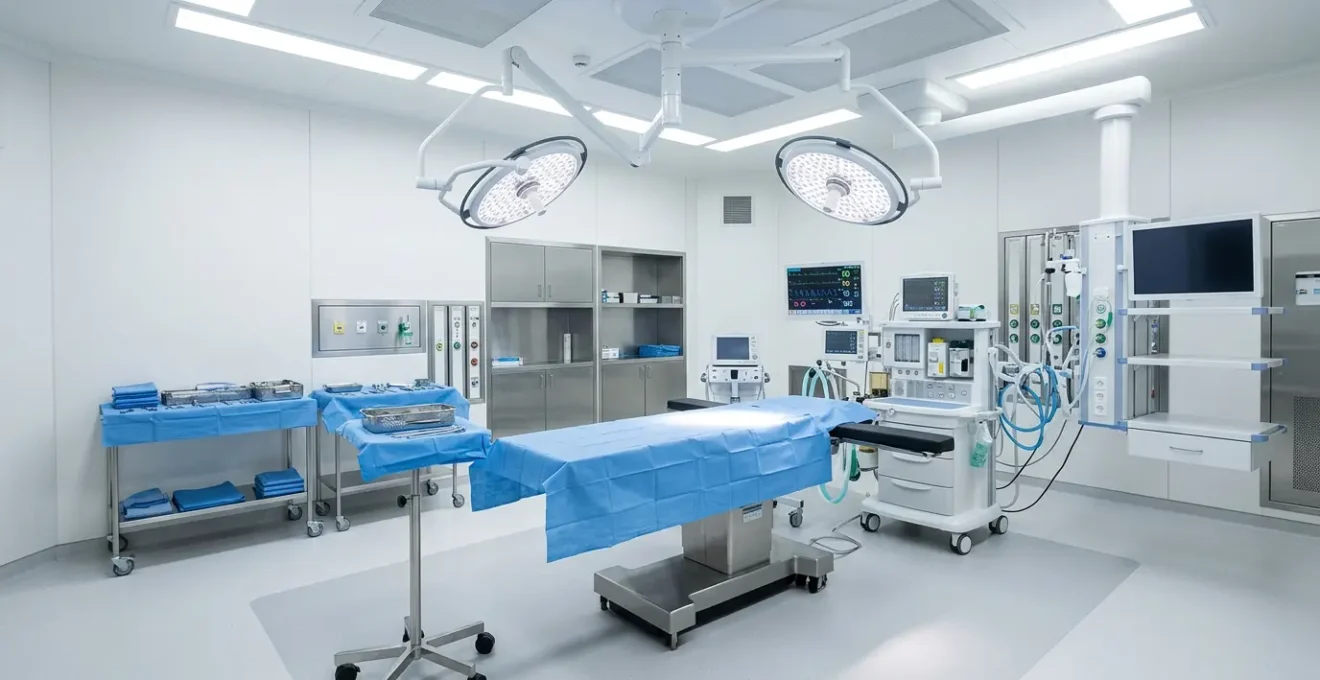
Come valutare la sicurezza della sala operatoria prima di firmare il consenso?
La sala operatoria è il cuore pulsante della sicurezza chirurgica. Non è sufficiente che sia “pulita”; deve essere un ambiente tecnologicamente avanzato, gestito da un’équipe affiatata che segue protocolli standardizzati a livello internazionale. Prima di firmare il consenso informato, che è un contratto legale, avete il diritto di ricevere risposte precise su come questo ambiente è gestito.
L’immagine di un’équipe chirurgica che comunica efficacemente durante un briefing pre-operatorio non è solo una fotografia, ma la rappresentazione visiva di un processo fondamentale: l’applicazione della Checklist per la Sicurezza Chirurgica promossa dall’Organizzazione Mondiale della Sanità (OMS). L’adozione di questa checklist è obbligatoria in Italia ed è uno dei più potenti strumenti di riduzione del rischio mai implementati. Prevede una serie di controlli incrociati in tre momenti chiave: prima dell’anestesia (Sign In), prima dell’incisione (Time Out) e prima che il paziente lasci la sala (Sign Out). Chiedere se la clinica la utilizza non è una domanda: è un’esigenza. La risposta deve essere un “sì” incondizionato.
Oltre alla checklist, altri parametri tecnici definiscono la sicurezza della sala. La qualità dell’aria, per esempio, è cruciale per prevenire le infezioni. Le sale operatorie sono classificate in base alla purezza dell’aria (classi ISO), ottenuta tramite sistemi di filtrazione a pressione positiva che impediscono l’ingresso di particelle contaminate dall’esterno. Una sala operatoria per chirurgia estetica deve rispettare standard di filtrazione specifici.
Infine, il percorso non termina con l’ultimo punto di sutura. Il monitoraggio post-operatorio immediato è una fase critica. Chiedete come è strutturata la Recovery Room (sala risveglio): deve prevedere un monitoraggio continuo dei parametri vitali (pressione, frequenza cardiaca, ossigenazione) da parte di personale qualificato (infermiere specializzato o lo stesso anestesista) per un periodo adeguato, solitamente non inferiore alle due ore. La sicurezza è un processo continuo, dall’inizio alla fine.
Perché l’elettrocardiogramma e la coagulazione devono essere recenti e perfetti?
Gli esami pre-operatori non sono una formalità burocratica, ma la fotografia del vostro stato di salute al momento dell’intervento. Presentarsi con esami datati o con valori alterati, anche se di poco, è un atto di irresponsabilità che nessuna struttura seria dovrebbe accettare. L’elettrocardiogramma (ECG) e gli esami della coagulazione sono due pilastri di questa valutazione, poiché forniscono informazioni vitali per la gestione dell’anestesia e la prevenzione delle emorragie.
Un ECG valuta l’attività elettrica del cuore. Un tracciato di mesi prima potrebbe non riflettere una condizione subentrata nel frattempo, come un’aritmia o i postumi di un’infezione virale. L’anestesia, sia generale che in sedazione profonda, è uno stress per il sistema cardiovascolare. Conoscere lo stato esatto del cuore permette all’anestesista di scegliere i farmaci più sicuri e di prepararsi a gestire eventuali complicanze. L’esperienza clinica è ricca di casi in cui un esame aggiornato ha fatto la differenza tra un intervento tranquillo e un’emergenza.
Un chirurgo plastico romano racconta: ‘Un ECG di sei mesi prima mostrava parametri normali, ma l’esame ripetuto una settimana prima dell’intervento ha rivelato un’aritmia sviluppata dopo un’influenza. Abbiamo adattato il protocollo anestesiologico e l’intervento è andato perfettamente. Un ECG vecchio avrebbe potuto causare complicanze serie durante l’anestesia.’
– Medico, Quotidiano Sanità
Allo stesso modo, i test di coagulazione (come PT, PTT e INR) misurano la capacità del sangue di formare coaguli. Valori alterati possono indicare un rischio aumentato di sanguinamento intra-operatorio o di ematomi post-operatori. Ignorare questi valori o procedere con esami non recenti significa operare “alla cieca” rispetto a uno dei rischi più concreti della chirurgia. Un chirurgo e un anestesista rigorosi richiederanno sempre esami eseguiti a ridosso dell’intervento (generalmente non più di 30 giorni prima) e posticiperanno la procedura in caso di qualsiasi anomalia che richieda approfondimenti. La vostra impazienza non può prevalere sulla vostra sicurezza.
Punti chiave da ricordare
- La sicurezza non è un’opinione o una sensazione, ma un sistema di protocolli misurabili e verificabili.
- Il vostro ruolo non è quello di un cliente passivo, ma di un ispettore attivo che ha il diritto e il dovere di porre domande precise e pretendere prove documentali.
- Ogni dettaglio, dalla tracciabilità di uno strumento alla gestione di un rifiuto, è un indicatore fedele del livello di disciplina e qualità dell’intera struttura.
Come verificare se il vostro chirurgo plastico in Italia è davvero qualificato?
Dopo aver validato la sicurezza della struttura, l’ultimo, cruciale passo è la verifica della qualifica del professionista che materialmente eseguirà l’intervento. In Italia, la legislazione presenta una criticità che il paziente deve conoscere: qualsiasi laureato in medicina e chirurgia può, in teoria, eseguire atti medici, inclusi quelli di natura estetica. Questa realtà rende la verifica della specializzazione non un’opzione, ma un obbligo morale verso sé stessi.
La Società Italiana di Chirurgia Plastica Ricostruttiva ed Estetica (SICPRE) è molto chiara su questo punto, e la sua posizione deve essere un monito per ogni paziente:
Qualsiasi laureato in medicina può legalmente eseguire atti estetici, ma solo lo specialista ha completato il percorso di 5 anni dedicato.
– SICPRE, Società Italiana di Chirurgia Plastica Ricostruttiva ed Estetica
Lo Specialista in Chirurgia Plastica, Ricostruttiva ed Estetica è l’unico professionista che ha seguito un percorso formativo quinquennale post-laurea interamente dedicato alla gestione medica e chirurgica delle problematiche di questo distretto, incluse le complicanze. La verifica di questo titolo è semplice, gratuita e accessibile a tutti attraverso un portale istituzionale.
Ecco la procedura non negoziabile per la verifica:
- Accesso al portale FNOMCeO: Collegatevi al sito della “Federazione Nazionale degli Ordini dei Medici Chirurghi e degli Odontoiatri” e cercate la sezione “Ricerca Iscritti”.
- Inserimento dati: Inserite nome e cognome esatti del medico. Il sistema vi mostrerà l’Ordine provinciale di appartenenza.
- Verifica della Specializzazione: Cliccando sul nome, accederete alla sua scheda. Dovete cercare la dicitura esatta: “Specializzazione in Chirurgia Plastica, Ricostruttiva ed Estetica”. Qualsiasi altra dicitura (es. “master in medicina estetica”, “perfezionato in…”) non equivale al titolo di specialista.
- Controllo Società Scientifiche: Verificate l’eventuale appartenenza a società scientifiche accreditate e serie, come la già citata SICPRE o l’AICPE (Associazione Italiana di Chirurgia Plastica Estetica).
- Assicurazione Professionale: Chiedete al medico di fornirvi gli estremi della sua polizza assicurativa per responsabilità civile professionale. Un professionista serio e strutturato non avrà alcuna esitazione a farlo.
La vostra sicurezza non è delegabile. Utilizzate queste informazioni per pretendere, verificare e scegliere con la massima intransigenza. È vostro diritto e vostro dovere.
Domande frequenti sulla sicurezza in sala operatoria
Utilizzate la Checklist per la Sicurezza Chirurgica dell’OMS?
Sì. La checklist dell’OMS è obbligatoria in Italia e rappresenta uno standard irrinunciabile per la nostra struttura. Prevede 20 controlli suddivisi in 3 fasi cruciali (Sign In, Time Out, Sign Out) e viene meticolosamente compilata da un coordinatore designato dell’équipe per ogni singolo intervento, senza eccezioni.
Qual è la classe ISO di filtrazione dell’aria della vostra sala operatoria?
Le nostre sale operatorie dedicate alla chirurgia pulita, come quella estetica, rispettano standard di filtrazione dell’aria ad alta efficienza (classi ISO specifiche) con sistemi a pressione positiva. Questo garantisce un ricambio d’aria controllato e la drastica riduzione della carica microbica aerea, minimizzando il rischio di contaminazione del sito chirurgico.
Come gestite il monitoraggio post-operatorio immediato?
La fase di risveglio è critica. Ogni paziente, dopo l’intervento, viene trasferito nella nostra Recovery Room, dove viene sottoposto a un monitoraggio continuo dei parametri vitali (ECG, pressione, ossimetria) per un minimo di due ore. Questa sorveglianza è garantita dalla presenza costante di un infermiere specializzato e dalla disponibilità immediata del medico anestesista.